Venticare Live 2017
Op woensdag 31 mei en donderdag 1 juni 2017 wordt Venticare Live 2017 georganiseerd met het thema: De Wereld van nu!
Het programma is klaar. We starten beide dagen plenair op en sluiten ook plenair af met spectaculaire sessies en finales in een Kennis Quiz, Reanimatie Competitie Kinderen én Reanimatie Competitie van Volwassenen!
Klik op bovenstaand 'geeltje' om je in te schrijven.
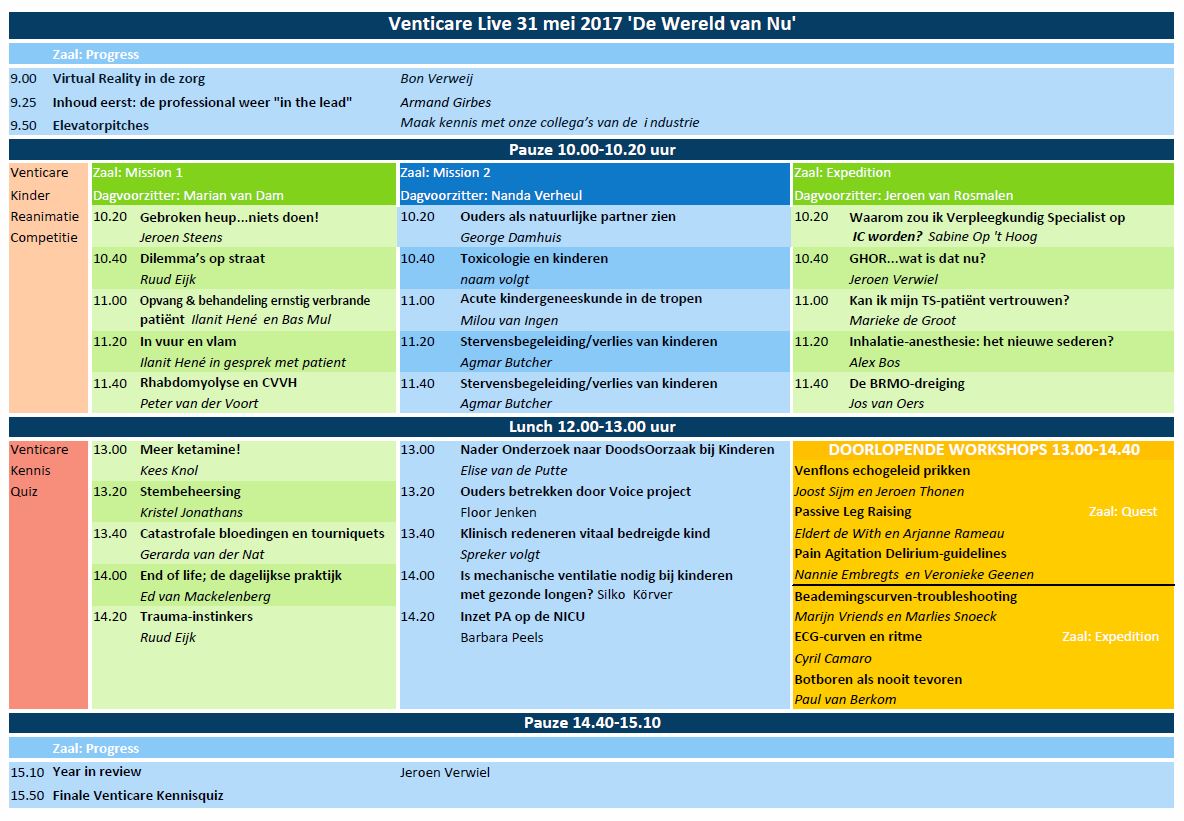
Download HIER het programma van 31 mei 2017
Uitgelicht
Virtual Reality (VR) in de zorg (Plenaire sessie: Bon Verweij)
Zijn we er al klaar voor? De afgelopen jaren volgen vernieuwingen in de zorg zich in een razend tempo op. De meeste van jullie hebben ook al kennis gemaakt met VR. Hoe VR zowel patiënt als hulpverlener in de (nabije) toekomst gaat helpen hoor je hier. Bon Verweij (neurochirurg in het UMC Utrecht) werd bekend doordat hij voor het eerst ter wereld bij een patiënt een totale schedel verving. Bij deze 23 uur durende operatie werd succesvol gebruik gemaakt van een 3D print technologie waarbij een op maat gemaakte schedel van kunststof succesvol geïmplanteerd werd bij een 22-jarige vrouw. Hij zal uitleggen waarom VR-technologie en zorg elkaar kunnen omarmen.
Gebroken heup ... niets doen!
Moeten alle patiënten met een heupfractuur geopereerd worden? Is het soms niet beter pallitatieve zorg aan te bieden? Wat wil de patiënt zelf? Het antwoord op deze laatste vraag is verrassend. Jeroens Steens, orthopeed uit het Westfries Gasthuis gaat het je vertellen.
Eerste opvang en behandeling van de ernstig verbrande patiënt
De specialistische behandeling van ernstig verbrande patiënten vindt in Nederland plaats in 1 van de 3 brandwondencentra. Ilanit Hené (intensivist RKZ Beverwijk) en Bas Mul (PA ICU RKZ Beverwijk) zullen een presentatie geven over de eerste opvang en de verdere behandeling van deze patiënten. Ben je benieuwd hoe patiënten zo'n behandeling ervaren? Na de presentatie zal een indrukwekkend interview volgen met een patiënt die gedurende een jaar in dit centrum werd behandeld wegens een zeer ernstige verbranding. Hij kreeg te maken met vele, vaak levensbedreigende, complicaties. Inmiddels kan hij weer auto rijden. Een bijzonder verhaal dat je niet mag missen.
Stembeheersing
"Benut ik binnen mijn werk de kracht van communicatie volledig? Hoe kan ik ervoor zorgen dat de boodschap goed overkomt bij de ontvanger?” Dit zijn vragen waar je misschien niet elke werkdag bij stilstaat, maar die een groot verschil kunnen maken. Kristel Broekhuizen (hoofdagent van politie, tevens meldkamercentralist) zal vertellen over stemtraining: je stem inzetten om op een goede manier contact te maken zónder daarbij stress of spanning door te laten klinken. Laat je inspireren door haar ervaringen en kennis!
Catastrofale bloedingen en tourniquets
Gerarda van der Nat, internist-intensivist ETZ Tilburg, werd vorig jaar door de arts-assistenten uitgeroepen tot specialist van het jaar. Zij werkt op een level-3-trauma-IC en is ATLS-instructeur. Vanuit haar theoretische en praktische ervaring met grote bloedingen geeft ze tips voor op de ambulance, SEH en IC, maar ook om levens te redden bij een aanslag of ramp.
Ouders als natuurlijke partner zien
Samenzorg op de afdeling neonatologie van het Sophia Kinderziekenhuis. Ouder en kind zijn onlosmakelijk met elkaar verbonden. Opname van het kind op de afdeling neonatologie heeft een grote impact op het leven van vaak nog jonge onervaren ouders. Naast vaak acute medische zorg is veel aandacht nodig voor ondersteuning van het ouderschap. Verwerking van de opname periode vindt meestal pas plaats als het kind met ontslag is. Veel ouders ervaren klachten als depressie, angst, schuldgevoel en hechtingsproblemen. Wat kunnen wij in de zorg aan ouders bieden om het ouderschap tijdens de opnameperiode te versterken? Tijdens deze presentatie zal hier nader op in worden gegaan en handvatten gegeven hoe hiermee om te gaan. Deze presentatie wordt verzorgd door George Damhuis, Verpleegkundig Specialist Neonatologie op de IC-neonatologie van het Erasmusmc Rotterdam.
Stervensbegeleiding/verlies van kinderen
'Een kind (of ouder) gaat overlijden op de afdeling. Wat kan je in die acute, terminale fase doen om te zorgen dat het gezin de juiste zorg en aandacht krijgt en goed afscheid kan nemen. Hoe kan je vanuit je medische en verpleegkundige rol ouders, jongere of oudere broers en zussen ondersteunen op psychosociaal gebied? Welke steun en (rituele) begeleiding kan je in het kader van ’afscheid nemen’ in het ziekenhuis aanbieden?
In het ziekenhuis creëer je als het ware 'bouwstenen voor later'. In deze presentatie geeft Agmar Butcher tips en praktische tools over wat je aan kan reiken tijdens dit proces. Hierbij gaat het niet alleen om de aandacht voor ouders, maar juist ook om de aandacht voor de kinderen in het gezin.
Na haar opleiding sociaal pedagogische hulpverlening heeft zij meer dan 10 jaar werkervaring opgedaan in diverse academische ziekenhuizen. Zo heeft zij gewerkt op de Kinder-IC en Kinderoncologie, waar zij nog deels werkzaam is. In deze functie ondersteunt zij kinderen en hun ouders gedurende het ziekteproces. Kijk voor meer informatie op haar website: www.kei-jij.nl
Acute kindergeneeskunde in de tropen
Door Milou van Ingen, Physician Assistant neonatologie Radboudumc
In het Sengerema Designated District Hospital (SDDH) in het hoge Noorden van het Oost-Afrikaanse Tanzania worden jaarlijks gemiddeld zo’n 11.000 neonaten geboren. Perinatale sterfte is hier tienmaal zo hoog als in Nederland. Om neonatale sterftereductie in dit grote districtsziekenhuis te bewerkstelligen, is in september 2015 gestart met een ‘Neonatale Intensive Care Unit’ vanuit Stichting Vrienden Sengerema Hospital (destijds opgericht door coassistenten). Een afdeling from scratch. Er is een Dedicated NICU team getraind in het kunnen bieden van gepaste zorg aan deze patiëntencategorie. Verder is er ziekenhuisbrede (aangepaste) training in Neonatal Life Support gegeven (conform het concept ‘Helping Babies Breathe’). Inmiddels is de NICU ruim een jaar open en kan zorg geboden worden aan 12 zieke neonaten. De voornaamste opnameredenen zijn perinatale asfyxie, prematuriteit, respiratoire insufficiëntie en sepsis. Daarnaast wordt ontzettend veel congenitale pathologie gezien, die we in deze Westerse wereld niet meer in vivo waarnemen. Pathologie waarover we hoogstens een keer lezen in hoogstaande literatuur. Bij gebrek aan perinatale monitoring is het altijd een ‘verrassing’ hoe een kindje ter wereld komt. Tijd voor een kijkje in ‘acute neonatale zorg in de tropen’. Wil je meer weten over dit project klik dan op: http://www.helpingbabies.nl
Is kunstmatige ventilatie nodig bij kinderen met gezonde longen?
Silco Körver is IC-Verpleegkundige en Ventilation Practitioner in het Maastricht UMC. Kunstmatige beademing is een standaardbehandeling op de intensive care afdeling om de ademhaling van ernstig zieke patiënten te ondersteunen. Hoewel beademing vaak een levensreddende procedure is kan het ook schadelijk zijn. Beademing bij kinderen is anders dan bij volwassenen. Er zijn verschillen tussen de longen van kinderen en volwassenen: resultaten uit studies bij volwassenen kunnen niet rechtstreeks worden toegepast bij het beademen van een ernstig zieke long van een kind.
Kinderen met een bovenste luchtwegproblematiek die intubatie nodig hebben, worden soms beademd terwijl ze gezonde longen hebben. In deze presentatie komt de vraag aan bod of het mogelijk is om kinderen met hoge luchtwegproblematiek met gezonde longen te laten ademen via een nasale tube zonder mechanische beademingsondersteuning. Aan de hand van een kleinschalig onderzoek worden o.a. de resultaten besproken tijdens de presentatie. Het doel van dit onderzoek is om meer inzicht te krijgen in dit onderwerp, na te gaan of het veilig is en het onder de aandacht te brengen aangezien er weinig onderzoek is verricht onder kinderen.
Kan ik mijn TS-patiënt vertrouwen?
Het is toch niet te geloven dat ze sommige TS-ers naar huis sturen? Wat is nu wél een reden voor gedwongen opname? Hoe wordt het risico beoordeelt? Marieke de Groot is wetenschappelijk en klinisch zeer thuis in dit onderwerp en laat je zien hoe je met suïcidale patiënten kunt omgaan. Ze zal je leren om energie te sparen en een effectieve strategie te hanteren die gunstig is voor de patiënt én voor jezelf.
Workshops
Diverse professionals laten je kort een praktische vaardigheid ervaren welke je zéker kan gebruiken in je werk. Keuze uit zeven onderwerpen in twee zalen: doe je er een paar of allemaal? Het is een soort markt: je bepaalt zelf hoelang je meedoet. Venflons echogeleid prikken, passive leg raising, beademen met de helm, PAD-guidelines, extubatie-succes voorspellen, transcutaan pacen, etc. PA’s, circulation- en ventilation practitioners willen dat je het echt doet om te ervaren hoe gemakkelijk het is. Mouwen opstropen en lekker actief zijn dus …!
Onderdeel van deze workshops is het Venflon echogeleid prikken. Er zijn talloze voorbeelden van situaties bij ic patiënten te bedenken waarbij het verkrijgen van een perifeer veneuze toegang een onmogelijke opgave lijkt. Centrale lijnen blijven hierdoor in de praktijk onnodig lang zitten wat nodige risico’s met zich mee brengt. De echo heeft zichzelf al bewezen om een moeilijk verkrijgbare veneuze toegang te realiseren. Deze handeling lijkt in de praktijk vaak voorbehouden aan artsen. Deze relatief makkelijke procedure kan ook prima door verpleegkundigen worden uitgevoerd. In deze workshop leer je na een korte theoretische inleiding onder begeleiding ervaring opdoen met het echogeleid prikken van een perifeer veneuze toegang.
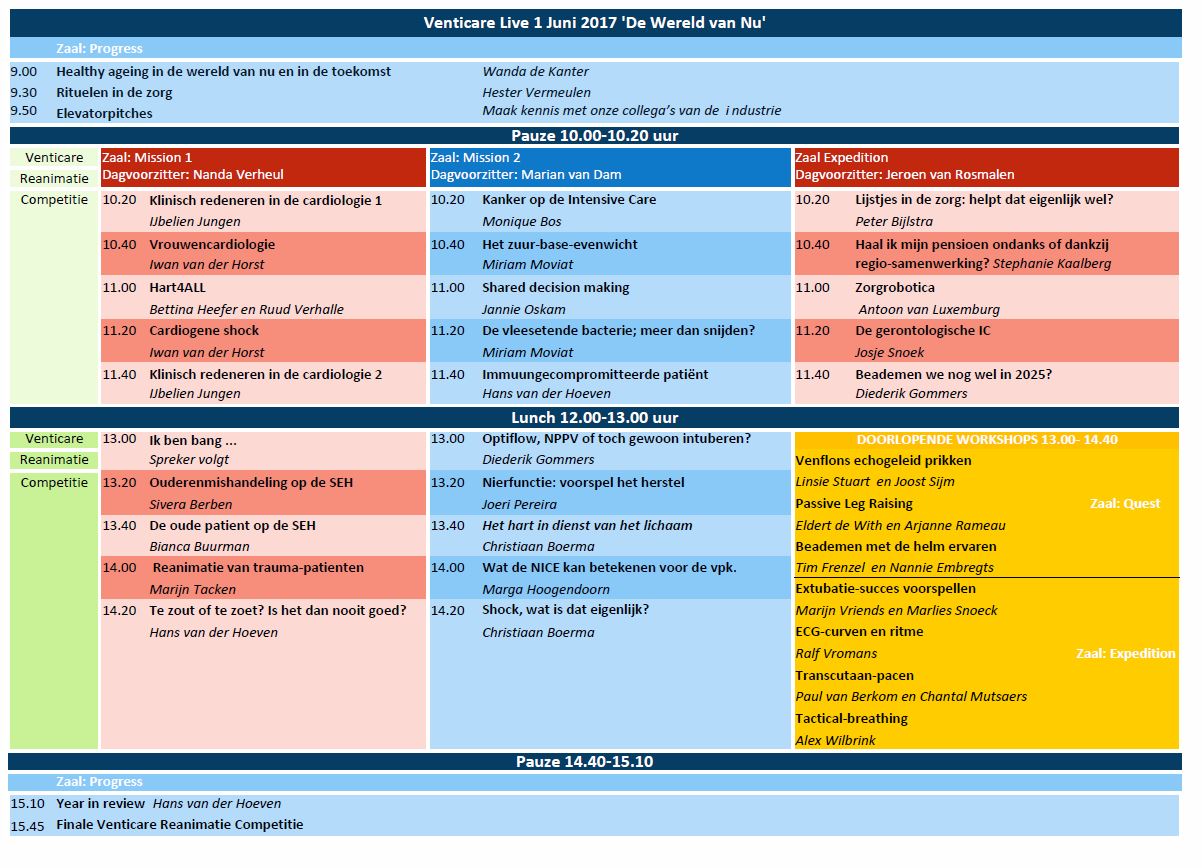
Bekijk HIER het programma van 1 juni 2017
Uitgelicht
Healthy ageing in de wereld van nu en in de toekomst (Plenaire sessie: Wanda de Kanter)
Wanda de Kanter (http://wandadekanter.nl) is al meer dan 25 jaar longarts en momenteel werkzaam in het Antoni van Leeuwenhoek, Nederlands Kanker Instituut. De afgelopen jaren ligt haar focus op het behandelen van longkanker en op het voorkomen daarvan. Als kinderen niet meer verslaafd worden gemaakt door een meedogenloze tabaksindustrie met haar handlangers is 87 % van alle longkanker te voorkomen. Met deze boodschap zoekt ze frequent de confrontatie met de tabaksindustrie, maar ook met de politiek. Op donderdag 1 juni zal ze jullie in een inspirerende plenaire opening vertellen over “Healthy ageing nu en in de toekomst”.
Hart4ALL
Stel je eens voor: je bent aan het winkelen en voor je zakt een man in elkaar, hij heeft mogelijk een hartstilstand gehad. Je belt of je laat 112 bellen en start met reanimeren. Je hebt er alles aangedaan om het leven van deze man te redden, totdat de ambulancemedewerkers het werk van je overnemen. Ze rijden weg, met het slachtoffer, en daar sta je dan, nog vol met vragen. Wie heb ik zojuist gereanimeerd? Gaat deze man het overleven, komt het weer goed met hem…, maar antwoorden krijg je niet. Hart4ALL brengt burgerhulpverleners en slachtoffers met elkaar in contact. Dit contact maken zij mogelijk door clickbandjes voorzien van een unieke code, welke uitgereikt worden door de mensen van de ambulance! Een bandje is voor het slachtoffer en de overige vier voor de burgerhulpverleners ter plaatse. Als beide partijen inloggen op de website van Hart4ALL en aangeven graag met elkaar in contact te willen komen, maakt Hart4ALL een match!
Ik ben bang…
Timo de Raad (Physician Assistant kinderIC) vertelt je waar hij bang voor is en hoe stress en angst ons functioneren beïnvloeden. Hoe overwin jij je angst en hoe blijf je onder stress goed functioneren?
Kanker op de Intensive Care
In Nederland worden steeds frequenter patiënten met kanker opgenomen op de intensive care (IC). Uiteraard als gevolg van grote operaties die goede opvang en IC-zorg noodzakelijk maakt. Maar ook toenemend als gevolg van de complicaties van andere behandelingen, zoals chemotherapie, immunotherapie al of niet in combinatie met bestraling waardoor respiratoire insufficiëntie, infectie/sepsis, bloedingen en direct oncologische spoedsituaties kunnen optreden. Beslissingen betreffende opname op de IC van deze populatie zijn complex en worden o.a. bepaald door de prognose van de onderliggende maligniteit, klinische conditie van patiënt en de mogelijke behandelopties in de toekomst. Vroege herkenning van eerste symptomen kan levensbedreigende kanker gerelateerde complicaties minimaliseren. In de presentatie van medisch oncoloog Monique Bos wordt bovenstaande uitgelegd en uiteraard toegelicht met voorbeelden.
Shared Desicion Making
Is het nieuwe toverwoord in de zorg. Waarom is gezamenlijke besluitvorming eigenlijk z’n belangrijke ontwikkeling? En wat is het precies? Doen we het al? Niet elke patiënt kan dat toch? En is het wel toepasbaar in de acute zorg? Uit de vele vragen blijkt al dat samen beslissen nog niet zo eenvoudig is. In deze workshop gaan we in op die weerbarstige praktijk. Jannie Oskam werd na 30 jaar werken in de zorg zelf patiënt. Ze verbaasde zich soms over wat er in de spreekkamer gebeurde. Daarom schreef ze een boek: “Zo gaan we het doen! Samen beslissen bij borstkanker”. Voor haar verhaal van vlees en bloed interviewde ze onder andere lotgenoten, artsen en verpleegkundigen. Jannie geeft lezingen, gastlessen en workshops aan artsen, verpleegkundigen, patiënten en onderzoekers. Daarnaast helpt zij ziekenhuizen om met gedeelde besluitvorming te werken.
Zorgrobotica: toekomstmuziek of actualiteit
Zora, Paro en Tessa. Gaan zorgrobots een aanvulling zijn op de zorg of zijn ze vooral voor de ‘leuk’? Welke robots zijn er eigenlijk allemaal, wat kunnen ze en waar worden ze gebruikt. Deze en andere antwoorden of de laatste stand van zaken van zorgrobotica krijgt in deze sessie. Samen met de TU Eindhoven deed adviesbureau M&I/Partners voor de tweede keer onderzoek naar het gebruik van zorgrobotica. Een marktoverzicht, toepassingsmogelijkheden in de praktijk, succes- en faalfactoren en voorbeelden zijn de onderdelen die de revue zullen passeren. De presentatie wordt verzorgd door Antoon van Luxemburg
Lijstjes in de zorg...
Peter Bijlstra is intensivist in het slechtste ziekenhuis van Nederland. Althans volgens het lijstje van het AD. Peter gaat je een inkijk geven hoe zijn ziekenhuis op die plaats beland is en wat ze er daar in Tilburg van geleerd hebben. Dagelijks vullen nagenoeg alle medewerkers in de gezondheidszorg lijstjes in. Weten wij waarom we dat doen? En wat de gevolgen kunnen zijn? Is het niet allemaal vreselijk veel werk voor heel weinig opbrengst? Peter neemt je mee in de vloedgolf van registraties die over ons uit worden gestort om daarna met een frisse blik te kunnen kijken naar de uitdagingen van transparantie en verantwoording.
Beademen we onze patiënten nog wel in 2025?
Professor Diederik Gommers is hoofd van de Intensive Care afdeling van het Erasmusmc Rotterdam en voorzitter van de NVIC. Hij zet zich al jaren in voor Venticare en is ook dit jaar aanwezig tijdens Venticare Live om jullie alles te vertellen over de wereld van het beademen. Samen met Jeroen van Rosmalen is hij auteur van het boek Beademing, een praktische handleiding.
Waar staan we tegenwoordig als het over beademen gaat en waar gaan we naartoe? “Optiflow, NPPV of intuberen?” zijn onder andere thema’s waarover hij zal spreken.
Workshops
Diverse professionals laten je kort een praktische vaardigheid ervaren welke je zéker kan gebruiken in je werk. Keuze uit zeven onderwerpen in twee zalen: doe je er een paar of allemaal? Het is een soort markt: je bepaalt zelf hoelang je meedoet. Venflons echogeleid prikken, passive leg raising, beademen met de helm, PAD-guidelines, extubatie-succes voorspellen, transcutaan pacen, etc. PA’s, circulation- en ventilation practitioners willen dat je het echt doet om te ervaren hoe gemakkelijk het is. Mouwen opstropen en lekker actief zijn dus …!
Onderdeel van deze workshops is het Venflon echogeleid prikken. Er zijn talloze voorbeelden van situaties bij ic patiënten te bedenken waarbij het verkrijgen van een perifeer veneuze toegang een onmogelijke opgave lijkt. Centrale lijnen blijven hierdoor in de praktijk onnodig lang zitten wat nodige risico’s met zich mee brengt. De echo heeft zichzelf al bewezen om een moeilijk verkrijgbare veneuze toegang te realiseren. Deze handeling lijkt in de praktijk vaak voorbehouden aan artsen. Deze relatief makkelijke procedure kan ook prima door verpleegkundigen worden uitgevoerd. In deze workshop leer je na een korte theoretische inleiding onder begeleiding ervaring opdoen met het echogeleid prikken van een perifeer veneuze toegang.
Year in Review (Hans van der Hoeven)
Wie anders dan professor Hans van der Hoeven kan op een inspirerende wijze een update geven over de belangrijkste bevindingen en veranderingen op IC-gebied in het afgelopen jaar. Een Year in review waar je bij moet zijn. Eerder op de dag zal hij ook presentaties verzorgen over De immuun gecompromitteerde patiënt en Te zout of te zoet; is het dan nooit goed?
Schrijf ook een team in voor de Venticare Kennis Quiz op woensdag 31 mei en de Venticare Reanimatie Competitie volwassenen op donderdag 1 juni.
De Venticare Reanimatie Competitie kinderen wordt op woensdag 31 mei georganiseerd.


.

.








